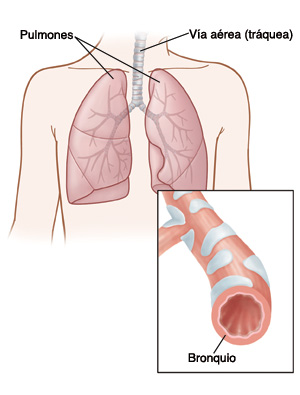
Cuando su hijo respira, el aire baja por la tráquea y va hacia los bronquios y los pulmones. Los bronquios son dos tubos que conectan la tráquea con los dos pulmones. Si los bronquios se irritan y se inflaman, pueden estrecharse. Esto se debe a que los músculos que rodean las vías respiratorias en el pulmón se contraen de manera espasmódica. La respiración se vuelve dificultosa. Esta afección se llama "broncoespasmo".
Un broncoespasmo puede deberse a muchas cosas. Por ejemplo, alergias, asma, una infección respiratoria, el ejercicio o una reacción a un medicamento.
El broncoespasmo hace que sea difícil soltar el aire. Provoca sibilancias al exhalar. En los casos graves, es difícil inhalar y exhalar. La sibilancia es un sonido de silbido que se produce al respirar por vías respiratorias estrechadas. El broncoespasmo también puede causar tos frecuente sin sibilancias. Un niño con broncoespasmo puede toser, tener silbidos o tener dificultades para respirar. La zona inflamada produce mucosidad. La mucosidad puede bloquear parcialmente las vías respiratorias. Los músculos del pecho pueden tensarse. Y también es posible que el niño tenga fiebre.
A un niño con broncoespasmo puede que le den medicamento para tomar en su casa. Si el niño tiene broncoespasmo grave, tal vez necesite permanecer en el hospital una o más noches. Allí, le darán líquido por una sonda intravenosa (IV), tratamientos para la respiración y oxígeno.
Los niños con asma suelen tener broncoespasmos. Pero no todos los niños con broncoespasmo tienen asma. Si un niño tiene episodios repetidos de broncoespasmo, quizá necesiten hacerle pruebas para evaluar si tiene asma.
Cuidados en el hogar
Siga estos consejos para cuidar de su hijo en su hogar:
-
Puede que el proveedor de atención médica de su hijo le recete medicamentos. Siga todas las instrucciones para darle estos medicamentos a su hijo. No le dé a su hijo ningún medicamento que no esté aprobado por su proveedor. Es posible que a su hijo le den un medicamento broncodilatador. Es para ayudarle a respirar. Puede ser un inhalador con espaciador o un líquido que se convierte en aerosol a través de una máquina y luego se inspira. Asegúrese de que su hijo tome el medicamento exactamente en los horarios indicados.
-
No le dé a un niño menor de 6 años medicamentos para la tos o el resfriado a menos que se lo indique su proveedor de atención médica.
-
Conozca cuáles son las señales de advertencia de un ataque de broncoespasmo. Incluyen tos, sibilancia, falta de aire, opresión en el pecho, irritabilidad, problemas para dormir, fiebre y tos. Puede que su hijo no tenga interés por la comida. Sepa qué medicamentos debe darle si nota estas señales.
-
Lávese bien las manos con agua corriente limpia y jabón antes y después de atender a su hijo. Esto ayuda a evitar que la infección se propague.
-
Haga que su hijo descanse mucho.
-
Niños de 1 año o más: Colóquelo en una posición apenas elevada para dormir. Esto lo ayudará a respirar mejor. De ser posible, levante un poco la cabecera del colchón. O levante la cabeza de su hijo y la parte superior del cuerpo con almohadas. Consulte al proveedor de atención médica cuánto debe elevar la cabeza de su hijo.
-
Bebés menores de 12 meses: nunca use almohadas ni haga dormir a su bebé boca abajo o de costado. Los bebés menores de 12 meses deben dormir boca arriba sobre una superficie plana. El bebé no debe dormir en asientos para coches, cochecitos, columpios ni mochilas portabebés. Si su bebé se duerme en alguno de ellos, acuéstelo sobre una superficie firme y plana lo antes posible.
-
-
Para evitar la deshidratación y reducir la mucosidad de los pulmones en niños pequeños y niños mayores, haga que su hijo beba abundante líquido. Los niños pueden preferir bebidas frías, postres helados o helados de jugo. También es posible que les guste tomar sopa caliente de pollo o bebidas con limón y miel. Pero no le dé miel a un niño que tenga menos de un año de edad.
-
Para prevenir la deshidratación y ayudar a aflojar la mucosidad de los pulmones en los bebés, asegúrese de que su hijo beba abundante líquido. Si es necesario, utilice un gotero medicinal para darle a su bebé pequeñas cantidades de leche materna, de fórmula o líquidos trasparentes. Dele de 1 a 2 cucharaditas cada 10 a 15 minutos. Tal vez el bebé solo pueda alimentarse por períodos breves de tiempo. Si usted está amamantando, bombee la leche y guárdela para usarla más tarde. Entre comida y comida, dele a su hijo una solución de rehidratación oral. Puede comprarla en la farmacia.
-
No fume cerca de su hijo. El humo del tabaco puede empeorar los síntomas de su hijo.
Atención de seguimiento
Asista a las citas de seguimiento con el proveedor de atención médica de su hijo o siga las indicaciones recibidas.
Nota especial para los padres
No le dé medicamentos para la tos y el resfriado a un niño menor de 6 años. Estos no ayudan a los niños pequeños y, además, pueden causar efectos secundarios graves.
Cuándo buscar atención médica
Llame al proveedor de atención médica de su hijo de inmediato si se presenta cualquiera de las siguientes situaciones:
-
Los síntomas no mejoran dentro de las 24 horas de tratamiento
-
Síntomas que no se alivian o que empeoran
-
Tos con expulsión de mucha mucosidad espesa de color
-
Las dificultades para respirar no mejoran o empeoran
-
Respiración acelerada
-
Tiene poco apetito o come poco
-
Presenta signos de deshidratación, como boca seca, falta de lágrimas al llorar o menos orina que lo habitual
-
Se necesita más medicamento que el indicado para ayudar a aliviar las sibilancias
-
El medicamento no alivia las sibilancias
-
Fiebre (consulte "La fiebre y los niños", a continuación)
La fiebre y los niños
Use un termómetro digital para tomar la temperatura de su hijo. No use un termómetro de mercurio. Hay termómetros digitales de distintos tipos y para usos diferentes. Por ejemplo:
-
En el recto (rectal). En los niños de menos de 3 años, la temperatura rectal es la más precisa.
-
En la frente (lóbulo temporal). Sirve para niños de 3 meses en adelante. Si un niño de menos de 3 meses tiene signos de estar enfermo, este tipo de termómetro se puede usar para una primera medición. Es posible que el proveedor quiera confirmar la fiebre tomando la temperatura rectal.
-
En el oído (timpánica). La temperatura en el oído es precisa a partir de los 6 meses de edad, no antes.
-
En la axila (axilar). Este es el método menos confiable, pero se puede usar para una primera medición a fin de revisar a un niño de cualquier edad que tiene signos de estar enfermo. Es posible que el proveedor quiera confirmar la fiebre tomando la temperatura rectal.
-
En la boca (oral). No use el termómetro en la boca de su hijo hasta que tenga al menos 4 años.
Use el termómetro rectal con cuidado. Siga las instrucciones del fabricante del producto para usarlo adecuadamente. Colóquelo con cuidado. Etiquételo y asegúrese de no usarlo en la boca. Podría transmitir gérmenes de las heces. Si no se siente cómodo usando un termómetro rectal, pregunte al proveedor de atención médica qué otro tipo puede usar. Cuando hable con el proveedor de atención médica sobre la fiebre de su hijo, infórmele qué tipo de termómetro usó.
A continuación, encontrará valores de referencia que lo ayudarán a saber si su hijo tiene fiebre. Es posible que el proveedor de atención médica de su hijo le dé valores diferentes. Siga las instrucciones específicas que le dé su proveedor.
Medición de temperatura en una bebé menor de 3 meses:
-
Primero, pregunte al proveedor de atención médica de su hija cómo debe tomarle la temperatura.
-
En el recto o en la frente: 100.4 °F (38 °C) o superior
-
En la axila: 99 °F (37.2 °C) o superior
Medición de temperatura en una niña de 3 a 36 meses (3 años):
-
En el recto, la frente o el oído: 102 °F (38.9 °C) o superior
-
En la axila: 101 °F (38.3 °C) o superior
Llame al proveedor de atención médica en los siguientes casos:
-
Picos de fiebre reiterados de 104 °F (40 °C) o superior en un niño de cualquier edad
-
Fiebre de 100.4 °F (38 °C) o superior en un bebé de menos de 3 meses
-
Fiebre que dura más de 24 horas en un niño menor de 2 años
-
Fiebre que dura 3 días en un niño de 2 años o más
Author: Wheeler, Brooke
© 2000-2025 The StayWell Company, LLC. Todos los derechos reservados. Esta información no pretende sustituir la atención médica profesional. Sólo su médico puede diagnosticar y tratar un problema de salud.